Título
Meningioma Quístico, Un Desafío Diagnóstico
Autor
Walter Nigri
Raúl Alcaráz
Omar Salinas
Martín Olivetti
Hernán Gonza
Daniela Avataneo
Fecha
Septiembre 2004
Lugar de Realización
Servicio de Neurocirugía, Hospital Escuela "Gral. Don J. F. de San Martín",
Correspondencia
docencia.he@hotmail.com
Texto
Rey. Argent. Neuroc. 2004, 18: 111
Patología tumoral
Servicio de Neurocirugía, Hospital Escuela "Gral. Don J. F. de San Martín",
Correspondencia: Hospital Escuela. Avda. 3 de Abril y Córdoba, (3400) Corrientes.
E-mail: docencia.he@hotmail.com
ABSTRACT
Objective: To present 3 cases of intracranial cystic meningiomas with histological confirmation; and to review this relatively uncommon finding.
Description: Cystic meningiomas account for about 2-4% of intracranial meningiomas and their clinical presentation is similar to that of noncystic meningiomas; but in some cases, quick neurological deterioration may occur, perhaps due to rapid intratumoral cyst expansion among other causes. These lesions have been mistaken for astrocytomas, hemangioblastomas, neuroblastomas and metastasis. A thorough radiographic examination allows us to make the diagnosis of meningiomas in a high percentage of cases; however, even with CAT scanning, MRI and cerebral arteriography, diagnosis of cystic meningiomas is difficult. Tumor cells may be present in the cyst wall, so that resection of the solid portion alone carries the chance of tumor recurrence. Because of that, a total cyst excision in some cases is the goal to present tumor recurrence.
Intervention: In the last three years, we have operated three cases of cystic meningiomas, two females and one male patient among 35-43 years old, all of them went to gross total surgical removal (Simpson II) of the solid and cystic portion; the pathological examination revealed a "meningothelial type" in two of them and a "sincitial type" in the other.
Conclusion: Proper surgical management depends on early recognition so that curative excision is not replaced by palliative surgery.
Key words: Cystic lesion, Curative excision, Differential diagnosis.
Palabras clave: cirugía curativa, diagnóstico diferencial, lesión quística.
INTRODUCCION
Los meningiomas son neoplasias generalmente sólidas del SNC y constituyen del 13 al 20% de todos los tumores primarios del encéfalo1.2. Predominan en el sexo femenino, en la quinta y sexta década de la vida, en la raza negra y en el compartimiento supratentorial1.3.
La variedad quística de estas lesiones es de inusual presentación, siendo más frecuente en el sexo masculino y aún más en los niños. Más del 50% de los meningiomas diagnosticados en niños menores de 12 meses de edad se asocian a formaciones quísticas. Mediante el presente trabajo, hemos decidido mostrar nuestra reciente experiencia presentando 3 casos, histológicamente confirmados, tratados en los últimos tres años en nuestro Servicio, con su clínica, imagenología y tratamiento.
DESCRIPCIÓN DE LOS CASOS
Caso 1. Paciente masculino de 34 años, sin antecedentes patológicos conocidos, que comienza tres meses antes de la consulta con náuseas, vómitos, vértigos y visión borrosa. Concurre por presentar cefalea intensa holocraneana, que no cedía con analgésicos comunes y que se acentuaba con el decúbito. Al examen físico se constatan edema de papila bilateral a predominio izquierdo y Romberg (+) con lateropulsión a derecha como únicos datos positivos.
La tomografia computada (TAC) de cerebro (con contraste) reveló una lesión espacio ocupante frontal parasagital izquierda de 3 x 5 cm de diámetro que refuerza homogéneamente tras la administración de contraste. Se observa formación quística peritumoral lateral a la porción sólida de 7 x 4 cm con marcado edema perilesional, colapso ventricular ipsilateral y hernia subfalcial (Fig. 1).

Fig. 1. Caso 1. A. TAC sin contraste. B. TAC con contraste donde se observa una tumoración parasagital frontal con imagen quística.
Se adopta la conducta quirúrgica realizándose exéresis macroscópica total (Simpson II). El estudio anatomopatológico diferido informó: meningioma meningotelial.
Caso 2. Paciente femenina de 43 años sin antecedentes patológicos conocidos, que 45 días previos a la consulta presenta ambliopía bilateral, a lo que se agrega cefalea matutina, náuseas y vómitos. Al examen físico se constata hemiparesia facio-braquio-crural derecha 4/5, fondo de ojo con edema de papila bilateral, cruces arteriovenosos marcados y algunos exudados blandos; visión cuenta dedos en ojo derecho y visión bulto en ojo izquierdo.
La TAC de cerebro (sin constraste) mostró una imagen tumoral espontáneamente hiperdensa de 6 x 7 cm de diámetro localizada en el polo temporal izquierdo. Se objetiva formación quística de 4 x 5 cm proyectada hacia atrás, arriba y adentro de la porción sólida. Importante edema perilesional y desplazamiento de la línea media (Fig. 2).
Se realiza exéresis quirúrgica completa del tumor (Simpson II). El estudio anatomopatológico diferido informó: meningioma sincicial.
Caso 3. Paciente masculino de 43 años, alco hólico crónico, que comienza 9 meses antes de la consulta con cefalea frontoparietal de aparición matutina, acentuación con el transcurso de las horas y que al principio cedía con la administración de analgésicos comunes. Veinte días previos a su evaluación la cefalea aumentó de intensidad, agregándose dificultad motora progresiva en hemicuerpo izquierdo. Al examen físico: hemiparesia facio-braquio-crural izquierda, a predominio braquial; sin edema de papila.
La TAC de cerebro (sin contraste) reveló una lesión redondeada de 5 x 9 cm de diámetro máximo, parasagital parietal derecha. Se objetiva formación quística de aproximadamente 4 x 4 cm de diámetro proyectada hacia adelante con marcado edema perilesional, efecto de masa y hernia subfalcial (Fig. 3).
Se realiza exéresis quirúrgica macroscópica Simpson II. Posteriormente, el estudio anatomopatológico diferido informó meningioma meningotelial (Fig. 4).
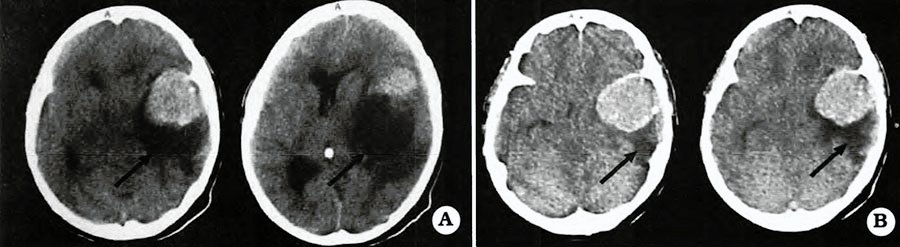
Fig. 2. Caso 2. A. TAC con contraste. B. TAC con contraste que muestran la lesión sólida con la imagen quística.

Fig. 3. Caso 3. A. TAC con contraste. B. TAC con contraste que muestran la lesión sólida con una imagen quística.

Fig. 4. Caso 3. Examen histológico de la pieza.
DISCUSIÓN
Los meningiomas representan del 13 a 20 % de los tumores cerebrales. Se originan a partir de las leptomeninges. Son en su mayoría sólidos y sólo el 2 a 4% de los casos posee un componente quístico.
Su signosintomatología no difiere en mucho de los puramente sólidos, pero estas lesiones entrañan el riesgo de un rápido deterioro neurológico potencialmente fatal debido quizás a un expedito aumento del volumen intraquístico ocasionado por múltiples causas (súbita expansión del contenido quístico, lo que se encuentra estrechamente asociado al aumento del edema peritumoral debido a la compresión del sistema de drenaje venoso ocasionando cierto efecto isquémico perilesional que perpetúa el ciclo edema-isquemia-edema; secreción por parte de las células del revestimiento de la porción quística, entre otros).
La etiopatogenia de los meningiomas quísticos aún no es clara pero se encuentra asociada a gliosis reactiva, isquemia, necrosis, atrapamiento y loculación de LCR, secreciones de células turnorales y fenómenos como cavitación posthemorragia. La degeneración microquística es considerada como la confluencia de distintos fenómenos degenerativos celulares, como el vacuolar, mixo matoso, mucoide y graso. Estos llevan primero a la formación de microcavitaciones que coalescen luego a macrocavitaciones dentro de la lesión, pudiendo ser causa de la formación de estos quistes1,2. Los mismos pueden ser extra, intra o peritumorales y macro o microscópicos; así también, su color varía desde el xantocrómico oscuro o amarillo sucio si es intratumoral, a xantocrómico acelular con alto contenido proteico si es peritumoral o claro transparente si es extratumoral.
Nauta los clasifica de la siguiente manera:
1. Quistes intratumorales centrales. 2. Intratumorales periféricos. 3. Periféricos adyacentes al meningioma. 4. Periféricos no adyacentes, entre el tumor y el parénquima.
Los tipos 2 y 3 son los de más frecuente aparición.
Por su parte Rengachary los divide en: a) Quistes intratumorales. b) Quistes peritumorales y El Fiki los relaciona por localización y contenido:
A: ubicación extratumoral (55% de los casos); el contenido del quiste es similar al LCR (puede deberse a procesos de trasudación). A1 : si posee membrana aracnoidea que separa el quiste del tumor. A2: sin membrana aracnoidea.
Tipo B: contenido xantocrómico, ubicación extratumoral. B1: sin pared tumoral. B2: con pared tumoral que capta la sustancia de contraste. Ésta posee células tumorales y debe incluirse en la exéresis. Edema peritumoral moderado.
Tipo C: ubicación intratumoral con contenido xantocrómico oscuro o amarillo turbio. En estos casos existen cambios secretorios o necróticos dentro del tumor o bien puede existir contenido graso. Se halla marcado edema peritumoral.
Tipo D: ubicación intratumoral de contenido mixto (probable coalescencia de múltiples quistes intratumorales).
Pinna por su parte reconoce tres patrones fundamentales: a) meningiomas con quistes peri tumorales; b) meningiomas con quistes intratumorales y c) meningiomas hipodensos (cargados de tejido graso).
Sobre la base de conocimientos clínicos de un paciente con sintomatología de tumor cerebral, en la actualidad contamos con diversos estudios imagenológicos que confirman el diagnóstico: la Rx simple de cráneo puede evidenciar deformaciones óseas, calcificaciones intraperitoneales, impresiones digitiformes en la tabla interna producidas por el aumento de la presión endocraneana de larga data, así como diastasis de las suturas por la misma causa, deformaciones óseas por compresión tumoral, etc. (la mayoría, signos más frecuente de hallar a edades tempranas de la vida)4.
La TAC de cerebro con contraste puede evidenciar una imagen nodular, corticosubcortical, ventricular o parasagital entre otras localizaciones, en estrecho contacto o no con planos basales o al tentorio, que refuerza tras la administración de contraste, edema perilesional de variada cuantía, etc. Datos todos que inducen a sospechar la presencia de un meningioma. El interrogante se plantea cuando esta imagen se asocia a un quiste perilesional o intratumoral, lo cual no descarta la posibilidad de que se trate de un tumor de estirpe glial o una metástasis.
La IRM con sustancia de contraste nos acerca al diagnóstico de certeza, ya que puede discriminar una probable base de implantación del meningioma a las leptomeninges, evidenciar algunas características del contenido y de la pared del quiste, etc2.4,5.
La arteriografía cerebral selectiva demuestra que los meningiomas en la mayoría de los casos reciben irrigación de la arteria carótida externa, lo cual aporta un dato más al diagnostico diferencial y planeamiento quirúrgico4.
La presencia de quistes en relación a tumores cerebrales nos hace suponer no sólo a los neurocirujanos sino también al anatomopatólogo y al imagenólogo, la presencia de un glioma. No obstante, la confirmación diagnóstica debe ser anatomopatológica.
La biopsia por congelación intraoperatoria de un fragmento de la pared del quiste es mandatoria a fin de descartar que la misma no contenga células neoplásicas, lo cual indica su completa resección a fin de evitar la recidiva tumoral6.
La presencia de un quiste facilita en cierto modo las maniobras quirúrgicas al momento de su abordaje ya que el drenaje del mismo, a manera de un "rápido debulking", alivia la tensión y facilita la exéresis tumoral minimizando de esta manera el daño al parénquima circundante.
Similar maniobra puede traer un dramático alivio ante un súbito deterioro del estado neurológico. La evacuación total o parcial del contenido quístico a través de un orificio de trépano puede estabilizar momentáneamente al paciente el cual será intervenido lo más precozmente posible.
CONCLUSIÓN
La revisión bibliográfica de la entidad descripta y nuestra experiencia, nos lleva a concluir que la variedad quística es una forma inusual de presentación de los meningiomas. Considerar esta entidad dentro de los diagnósticos diferenciales puede definir la modalidad de tratamiento quirúrgico y por ende el pronóstico del paciente, ya que la exéresis total de un meningioma, incluyendo una pared quística neoplásica, marcaría la diferencia entre la curación y la probable recidiva. No debemos descuidar la importancia del examen histopatológico cuidadoso y el seguimiento clínicoimagenológico dada la posibilidad de recidiva y/o malignización de la lesión.
Bibliografía
1. Mena I, Noboa CA, Leone-Stay G, Vasconez JV, Cardenas-Mena B. Meningiomas: unusual forms of intracranial neoplasms. Rey Neurol 1998; 27: 50-5.
2. El Filki M, El Henamy Y, Abdel Rahman N Cystic meningioma. Acta Neurochir (Wien) 1996; 138 (7): 811-7.
3. Wasenko J, Hochhauser L, Stopa EG, Winfield JA. Cystic meningioma: characteristics and surgical correlations. En: Osborn A, Eskridge J, Grossman R, Hudgins PA, Ross J Editores: Year Book of Neuroradiology. Chicago: Mosby, 1995, pp. 159-63
4. Chen C T, Zee C, Miller AC, Weiss HM, Tang G, Chin L, et al. Magnetic resonance imaging and pathological correlates of meningioma. Neurosurgery 1992; 31: 1015-9.
5. Watanaba A, Ishii R, Taka K, Suzuki Y, Himno K, Okamura H et al. Magnetic resonance imaging and histology of a large cystic meningioma- case report. Neurol Med Chir (Tokyo) 1995; 35: 87-91.
6. Guthrie BL, M, Ebersold MJ, Scheithauer BW, Shaw EG. Meningeal hemangiopericytoma. Histopathological features, treatment, and long-term follow-up of 44 cases. Neurosurgery 1989; 25: 514-22.
Patología tumoral
Meningioma Quístico, Un Desafío Diagnóstico
Walter Nigri, Raúl Alcaráz, Omar Salinas, Martín Olivetti, Hernán Gonza, Daniela AvataneoServicio de Neurocirugía, Hospital Escuela "Gral. Don J. F. de San Martín",
Correspondencia: Hospital Escuela. Avda. 3 de Abril y Córdoba, (3400) Corrientes.
E-mail: docencia.he@hotmail.com
ABSTRACT
Objective: To present 3 cases of intracranial cystic meningiomas with histological confirmation; and to review this relatively uncommon finding.
Description: Cystic meningiomas account for about 2-4% of intracranial meningiomas and their clinical presentation is similar to that of noncystic meningiomas; but in some cases, quick neurological deterioration may occur, perhaps due to rapid intratumoral cyst expansion among other causes. These lesions have been mistaken for astrocytomas, hemangioblastomas, neuroblastomas and metastasis. A thorough radiographic examination allows us to make the diagnosis of meningiomas in a high percentage of cases; however, even with CAT scanning, MRI and cerebral arteriography, diagnosis of cystic meningiomas is difficult. Tumor cells may be present in the cyst wall, so that resection of the solid portion alone carries the chance of tumor recurrence. Because of that, a total cyst excision in some cases is the goal to present tumor recurrence.
Intervention: In the last three years, we have operated three cases of cystic meningiomas, two females and one male patient among 35-43 years old, all of them went to gross total surgical removal (Simpson II) of the solid and cystic portion; the pathological examination revealed a "meningothelial type" in two of them and a "sincitial type" in the other.
Conclusion: Proper surgical management depends on early recognition so that curative excision is not replaced by palliative surgery.
Key words: Cystic lesion, Curative excision, Differential diagnosis.
Palabras clave: cirugía curativa, diagnóstico diferencial, lesión quística.
INTRODUCCION
Los meningiomas son neoplasias generalmente sólidas del SNC y constituyen del 13 al 20% de todos los tumores primarios del encéfalo1.2. Predominan en el sexo femenino, en la quinta y sexta década de la vida, en la raza negra y en el compartimiento supratentorial1.3.
La variedad quística de estas lesiones es de inusual presentación, siendo más frecuente en el sexo masculino y aún más en los niños. Más del 50% de los meningiomas diagnosticados en niños menores de 12 meses de edad se asocian a formaciones quísticas. Mediante el presente trabajo, hemos decidido mostrar nuestra reciente experiencia presentando 3 casos, histológicamente confirmados, tratados en los últimos tres años en nuestro Servicio, con su clínica, imagenología y tratamiento.
DESCRIPCIÓN DE LOS CASOS
Caso 1. Paciente masculino de 34 años, sin antecedentes patológicos conocidos, que comienza tres meses antes de la consulta con náuseas, vómitos, vértigos y visión borrosa. Concurre por presentar cefalea intensa holocraneana, que no cedía con analgésicos comunes y que se acentuaba con el decúbito. Al examen físico se constatan edema de papila bilateral a predominio izquierdo y Romberg (+) con lateropulsión a derecha como únicos datos positivos.
La tomografia computada (TAC) de cerebro (con contraste) reveló una lesión espacio ocupante frontal parasagital izquierda de 3 x 5 cm de diámetro que refuerza homogéneamente tras la administración de contraste. Se observa formación quística peritumoral lateral a la porción sólida de 7 x 4 cm con marcado edema perilesional, colapso ventricular ipsilateral y hernia subfalcial (Fig. 1).

Fig. 1. Caso 1. A. TAC sin contraste. B. TAC con contraste donde se observa una tumoración parasagital frontal con imagen quística.
Se adopta la conducta quirúrgica realizándose exéresis macroscópica total (Simpson II). El estudio anatomopatológico diferido informó: meningioma meningotelial.
Caso 2. Paciente femenina de 43 años sin antecedentes patológicos conocidos, que 45 días previos a la consulta presenta ambliopía bilateral, a lo que se agrega cefalea matutina, náuseas y vómitos. Al examen físico se constata hemiparesia facio-braquio-crural derecha 4/5, fondo de ojo con edema de papila bilateral, cruces arteriovenosos marcados y algunos exudados blandos; visión cuenta dedos en ojo derecho y visión bulto en ojo izquierdo.
La TAC de cerebro (sin constraste) mostró una imagen tumoral espontáneamente hiperdensa de 6 x 7 cm de diámetro localizada en el polo temporal izquierdo. Se objetiva formación quística de 4 x 5 cm proyectada hacia atrás, arriba y adentro de la porción sólida. Importante edema perilesional y desplazamiento de la línea media (Fig. 2).
Se realiza exéresis quirúrgica completa del tumor (Simpson II). El estudio anatomopatológico diferido informó: meningioma sincicial.
Caso 3. Paciente masculino de 43 años, alco hólico crónico, que comienza 9 meses antes de la consulta con cefalea frontoparietal de aparición matutina, acentuación con el transcurso de las horas y que al principio cedía con la administración de analgésicos comunes. Veinte días previos a su evaluación la cefalea aumentó de intensidad, agregándose dificultad motora progresiva en hemicuerpo izquierdo. Al examen físico: hemiparesia facio-braquio-crural izquierda, a predominio braquial; sin edema de papila.
La TAC de cerebro (sin contraste) reveló una lesión redondeada de 5 x 9 cm de diámetro máximo, parasagital parietal derecha. Se objetiva formación quística de aproximadamente 4 x 4 cm de diámetro proyectada hacia adelante con marcado edema perilesional, efecto de masa y hernia subfalcial (Fig. 3).
Se realiza exéresis quirúrgica macroscópica Simpson II. Posteriormente, el estudio anatomopatológico diferido informó meningioma meningotelial (Fig. 4).

Fig. 2. Caso 2. A. TAC con contraste. B. TAC con contraste que muestran la lesión sólida con la imagen quística.

Fig. 3. Caso 3. A. TAC con contraste. B. TAC con contraste que muestran la lesión sólida con una imagen quística.

Fig. 4. Caso 3. Examen histológico de la pieza.
DISCUSIÓN
Los meningiomas representan del 13 a 20 % de los tumores cerebrales. Se originan a partir de las leptomeninges. Son en su mayoría sólidos y sólo el 2 a 4% de los casos posee un componente quístico.
Su signosintomatología no difiere en mucho de los puramente sólidos, pero estas lesiones entrañan el riesgo de un rápido deterioro neurológico potencialmente fatal debido quizás a un expedito aumento del volumen intraquístico ocasionado por múltiples causas (súbita expansión del contenido quístico, lo que se encuentra estrechamente asociado al aumento del edema peritumoral debido a la compresión del sistema de drenaje venoso ocasionando cierto efecto isquémico perilesional que perpetúa el ciclo edema-isquemia-edema; secreción por parte de las células del revestimiento de la porción quística, entre otros).
La etiopatogenia de los meningiomas quísticos aún no es clara pero se encuentra asociada a gliosis reactiva, isquemia, necrosis, atrapamiento y loculación de LCR, secreciones de células turnorales y fenómenos como cavitación posthemorragia. La degeneración microquística es considerada como la confluencia de distintos fenómenos degenerativos celulares, como el vacuolar, mixo matoso, mucoide y graso. Estos llevan primero a la formación de microcavitaciones que coalescen luego a macrocavitaciones dentro de la lesión, pudiendo ser causa de la formación de estos quistes1,2. Los mismos pueden ser extra, intra o peritumorales y macro o microscópicos; así también, su color varía desde el xantocrómico oscuro o amarillo sucio si es intratumoral, a xantocrómico acelular con alto contenido proteico si es peritumoral o claro transparente si es extratumoral.
Nauta los clasifica de la siguiente manera:
1. Quistes intratumorales centrales. 2. Intratumorales periféricos. 3. Periféricos adyacentes al meningioma. 4. Periféricos no adyacentes, entre el tumor y el parénquima.
Los tipos 2 y 3 son los de más frecuente aparición.
Por su parte Rengachary los divide en: a) Quistes intratumorales. b) Quistes peritumorales y El Fiki los relaciona por localización y contenido:
A: ubicación extratumoral (55% de los casos); el contenido del quiste es similar al LCR (puede deberse a procesos de trasudación). A1 : si posee membrana aracnoidea que separa el quiste del tumor. A2: sin membrana aracnoidea.
Tipo B: contenido xantocrómico, ubicación extratumoral. B1: sin pared tumoral. B2: con pared tumoral que capta la sustancia de contraste. Ésta posee células tumorales y debe incluirse en la exéresis. Edema peritumoral moderado.
Tipo C: ubicación intratumoral con contenido xantocrómico oscuro o amarillo turbio. En estos casos existen cambios secretorios o necróticos dentro del tumor o bien puede existir contenido graso. Se halla marcado edema peritumoral.
Tipo D: ubicación intratumoral de contenido mixto (probable coalescencia de múltiples quistes intratumorales).
Pinna por su parte reconoce tres patrones fundamentales: a) meningiomas con quistes peri tumorales; b) meningiomas con quistes intratumorales y c) meningiomas hipodensos (cargados de tejido graso).
Sobre la base de conocimientos clínicos de un paciente con sintomatología de tumor cerebral, en la actualidad contamos con diversos estudios imagenológicos que confirman el diagnóstico: la Rx simple de cráneo puede evidenciar deformaciones óseas, calcificaciones intraperitoneales, impresiones digitiformes en la tabla interna producidas por el aumento de la presión endocraneana de larga data, así como diastasis de las suturas por la misma causa, deformaciones óseas por compresión tumoral, etc. (la mayoría, signos más frecuente de hallar a edades tempranas de la vida)4.
La TAC de cerebro con contraste puede evidenciar una imagen nodular, corticosubcortical, ventricular o parasagital entre otras localizaciones, en estrecho contacto o no con planos basales o al tentorio, que refuerza tras la administración de contraste, edema perilesional de variada cuantía, etc. Datos todos que inducen a sospechar la presencia de un meningioma. El interrogante se plantea cuando esta imagen se asocia a un quiste perilesional o intratumoral, lo cual no descarta la posibilidad de que se trate de un tumor de estirpe glial o una metástasis.
La IRM con sustancia de contraste nos acerca al diagnóstico de certeza, ya que puede discriminar una probable base de implantación del meningioma a las leptomeninges, evidenciar algunas características del contenido y de la pared del quiste, etc2.4,5.
La arteriografía cerebral selectiva demuestra que los meningiomas en la mayoría de los casos reciben irrigación de la arteria carótida externa, lo cual aporta un dato más al diagnostico diferencial y planeamiento quirúrgico4.
La presencia de quistes en relación a tumores cerebrales nos hace suponer no sólo a los neurocirujanos sino también al anatomopatólogo y al imagenólogo, la presencia de un glioma. No obstante, la confirmación diagnóstica debe ser anatomopatológica.
La biopsia por congelación intraoperatoria de un fragmento de la pared del quiste es mandatoria a fin de descartar que la misma no contenga células neoplásicas, lo cual indica su completa resección a fin de evitar la recidiva tumoral6.
La presencia de un quiste facilita en cierto modo las maniobras quirúrgicas al momento de su abordaje ya que el drenaje del mismo, a manera de un "rápido debulking", alivia la tensión y facilita la exéresis tumoral minimizando de esta manera el daño al parénquima circundante.
Similar maniobra puede traer un dramático alivio ante un súbito deterioro del estado neurológico. La evacuación total o parcial del contenido quístico a través de un orificio de trépano puede estabilizar momentáneamente al paciente el cual será intervenido lo más precozmente posible.
CONCLUSIÓN
La revisión bibliográfica de la entidad descripta y nuestra experiencia, nos lleva a concluir que la variedad quística es una forma inusual de presentación de los meningiomas. Considerar esta entidad dentro de los diagnósticos diferenciales puede definir la modalidad de tratamiento quirúrgico y por ende el pronóstico del paciente, ya que la exéresis total de un meningioma, incluyendo una pared quística neoplásica, marcaría la diferencia entre la curación y la probable recidiva. No debemos descuidar la importancia del examen histopatológico cuidadoso y el seguimiento clínicoimagenológico dada la posibilidad de recidiva y/o malignización de la lesión.
Bibliografía
1. Mena I, Noboa CA, Leone-Stay G, Vasconez JV, Cardenas-Mena B. Meningiomas: unusual forms of intracranial neoplasms. Rey Neurol 1998; 27: 50-5.
2. El Filki M, El Henamy Y, Abdel Rahman N Cystic meningioma. Acta Neurochir (Wien) 1996; 138 (7): 811-7.
3. Wasenko J, Hochhauser L, Stopa EG, Winfield JA. Cystic meningioma: characteristics and surgical correlations. En: Osborn A, Eskridge J, Grossman R, Hudgins PA, Ross J Editores: Year Book of Neuroradiology. Chicago: Mosby, 1995, pp. 159-63
4. Chen C T, Zee C, Miller AC, Weiss HM, Tang G, Chin L, et al. Magnetic resonance imaging and pathological correlates of meningioma. Neurosurgery 1992; 31: 1015-9.
5. Watanaba A, Ishii R, Taka K, Suzuki Y, Himno K, Okamura H et al. Magnetic resonance imaging and histology of a large cystic meningioma- case report. Neurol Med Chir (Tokyo) 1995; 35: 87-91.
6. Guthrie BL, M, Ebersold MJ, Scheithauer BW, Shaw EG. Meningeal hemangiopericytoma. Histopathological features, treatment, and long-term follow-up of 44 cases. Neurosurgery 1989; 25: 514-22.
